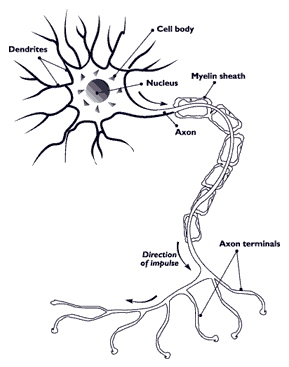
Multiplā skleroze (MS) ir hronisks un bieži progresējošs veselības stāvoklis, kas ietekmē centrālo nervu sistēmu — smadzenes un muguras smadzenes. Šīs slimības gadījumā organisma dabiskā aizsargsistēma pret slimībām (imūnsistēma) kļūst aktīva pret pašu nervu šūnu aizsargpārklājumu — taukaino mielīna apvalku ap nervu šūnām (neironiem). Mielīna bojājumi traucē elektrisko signālu pārvadi nervu šķiedrās, tādēļ rodas dažādi simptomi, kas var mainīties no viegliem līdz smagiem. Pateicoties mūsdienu ārstēšanas iespējām, daudzi cilvēki ar MS var dzīvot produktīvu dzīvi un to dzīves ilgums parasti nav būtiski samazināts, taču slimība var ietekmēt ikdienas funkcijas un dzīves kvalitāti.
Veseliem cilvēkiem mielīna apvalki nodrošina, ka neironu elektriskie signāli pārvietojas ātri un precīzi. Tie darbojas līdzīgi izolācijai ap vadu — signāls nonāk no viena gala līdz otram bez nozīmīgām zudumiem. Cilvēkiem ar MS mielīna apvalki var kļūt plāni vai daļēji/pilnīgi iznīcināti (demyelinācija). Tad signāli starp neironiem tiek vājināti vai pārtrūkst, un smadzenes ar ķermeni nespēj sazināties parasti. Tas izpaužas dažādos veidos atkarībā no skartajām nervu vietām.
Simptomi
MS simptomi var parādīties pēkšņi vai attīstīties pakāpeniski. Tie ir dažādi un atkarīgi no tā, kur centrālajā nervu sistēmā rodas bojājumi. Visbiežāk sastopamie simptomi:
- Rezumējoša vai neregulāra noguruma sajūta (spēka samazināšanās).
- Vājums vai nejūtīgums rokās vai kājās, īpaši vienā pusē ķermeņa.
- Redzes traucējumi — dubultošanās, redzes asuma samazināšanās vai sāpīga acu kustība (optiskā neirīta gadījumā).
- Gaitas un līdzsvara traucējumi, koordinācijas pasliktināšanās.
- Sāpes un muskuļu spazmas, stīvums (spastiskums).
- Runas vai rīšanas grūtības.
- Urinēšanas un zarnu darbības traucējumi.
- Kognitīvas problēmas — uzmanības, atmiņas vai domāšanas traucējumi.
- Garastāvokļa izmaiņas, depresija vai trauksme.
Cēloņi un riska faktori
Precīzs MS cēlonis nav pilnībā noskaidrots. Uzskatāmi, ka slimībā piedalās vairāki faktori:
- Imūnsistēmas nelīdzsvarotība — imūnšūnas uzbrūk mielīnam.
- ģenētiska predispozīcija — noteiktas gēnu variācijas palielina risku.
- vides faktori — piemēram, zems D vitamīna līmenis, smēķēšana, noteiktas vīrusu infekcijas (piem., Epstein–Barr vīruss) saistītas ar paaugstinātu risku.
- dzimums un vecums — MS biežāk diagnosticē sievietēm un parasti sākas jaunībā vai vidējā vecumā.
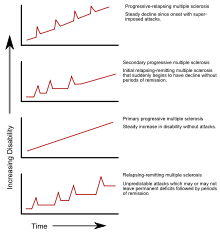
Slimības veidi
- Relapsējoši remitējoša MS (RRMS) — raksturīga uzliesmojumiem (paasinājumiem) un pilnīgai vai daļējai uzlabošanai starp uzliesmojumiem.
- Sekundāri progresējoša MS (SPMS) — sākas kā RRMS, taču laika gaitā simptomi pakāpeniski pasliktinās bez skaidriem uzlabojumiem.
- Primāri progresējoša MS (PPMS) — no slimības sākuma pakāpeniska pasliktināšanās bez izteiktiem uzliesmojumiem.
Diagnostika
MS diagnostikai parasti izmanto kombināciju no klīniskās izmeklēšanas un attēldiagnostikas:
- MRI (magnētiskās rezonanses) skenēšana, lai redzētu demielinizācijas laukumus (plaģas) smadzenēs un muguras smadzenē.
- Lumbar puncture (punkcija) — cerebrospinālā šķidruma analīze, lai meklētu specifiskas olbaltumvielas (oligoklonālos joslas), kas liecina par imūnatbildi.
- Evokēto potenciālu testi, kas mēra nervu pārvades ātrumu.
- Neiroloģiskā izmeklēšana un simptomu vēsture — diagnoze balstās uz atkārtotām izmaiņām centrālajā nervu sistēmā laika gaitā.
Ārstēšana
Pašlaik nav pilnīgas izārstēšanas, taču ir pieejamas efektīvas terapijas, kas:
- mazina paasinājumus (piem., kortikosteroīdi akūtos uzliesmojumos);
- palēnina slimības progresiju — slimību modificējošas zāles (DMTs) ar dažādiem darbības mehānismiem; izvēle atkarīga no slimības veida un smaguma;
- ārstē simptomus — pretsāpju līdzekļi, spasticitātes ārstēšana, medikamenti urinācijas traucējumiem, antidepresanti u. c.;
- fizioterapija, ergoterapija, logopēdija un rehabilitācija, kas palīdz saglabāt kustību funkcijas un ikdienas darba spējas;
- dzīvesveida ieteikumi — pietiekams miegs, fiziskās aktivitātes pielāgošana, smēķēšanas atmešana, D vitamīna līmeņa uzraudzība.
Ārstēšanu parasti vada neirologs, un terapija tiek pielāgota katram pacientam individuāli. Jaunu medikamentu izstrāde un bioloģiskās terapijas turpina attīstīties.
Dzīve ar MS: pašaprūpe un atbalsts
MS var prasīt ilgtermiņa plānošanu un emocionālu atbalstu. Ieteikumi, kas bieži palīdz pacientiem pilnvērtīgi dzīvot:
- ievērot ārsta ieteikumus un regulāri apmeklēt speciālistu;
- iesaistīties rehabilitācijā un fiziskās aktivitātēs, kas uzlabo spēku un līdzsvaru;
- meklēt psiholoģisku atbalstu vai grupas, kur var dalīties pieredzē;
- pielāgot mājas vidi un darba vietu, ja rodas kustību vai redzes traucējumi;
- izglītot ģimeni un tuviniekus par slimību, lai nodrošinātu sapratni un atbalstu.
Prognoze un dzīves ilgums
MS gaita ir ļoti individuāla. Dažiem cilvēkiem simptomi ir viegli un ilgtermiņā stabili; citiem — slimība progresē un rada nopietnākas funkciju traucējumus. Mūsdienu medikamenti un agrīna iejaukšanās uzlabo prognozi; lielākajai daļai cilvēku ar MS dzīves ilgums ir tuvu normai, taču var samazināties atkarībā no komplikācijām un līdzsvarotas aprūpes pieejamības.
Kad vērsties pie ārsta
Ja parādās neparasti simptomi — pēkšņa redzes zuduma, jauna vājuma sajūta, nopietnas koordinācijas problēmas, runas vai rīšanas traucējumi — jāvēršas pie ģimenes ārsta vai neirologa. Agrīna diagnostika un ārstēšana var samazināt nervu bojājumu apjomu un uzlabot ilgtermiņa iznākumu.
Šī informācija ir vispārīga un neaizstāj individuālu medicīnisku konsultāciju. Lai saņemtu padziļinātu novērtējumu un ārstēšanas plānu, konsultējieties ar neirologu.