Menstruālā migrēna (saukta arī par katamentiālo migrēnu) ir termins, ko lieto, lai aprakstītu gan patieso menstruālo migrēnu, gan ar menstruācijām saistīto migrēnu. Aptuveni 7-14% sieviešu migrēna ir tikai menstruāciju laikā, un tās sauc par īstajām menstruālajām migrēnām. Lielākajai daļai migrēniešu migrēnas lēkmes rodas menstruāciju cikla laikā, un to skaits palielinās perimenstruālā periodā, un tās tiek dēvētas par ar menstruācijām saistītu vai menstruāciju izraisītu migrēnu.
Agrāk tika uzskatīts, ka migrēnas ārstēšana iedarbosies arī menstruālās migrēnas gadījumā, taču tas nav pierādījies, jo menstruālo migrēnu ir grūtāk ārstēt. Tāpēc menstruālā migrēna tagad tiek uzskatīta par atsevišķu medicīnisku traucējumu, kas nav migrēna. Kopš 2008. gada menstruālajai migrēnai ir piešķirti atsevišķi ICD-9 kodi (346.4-346.43), kas nošķir menstruālo migrēnu no citiem migrēnas veidiem.
Aptuveni 40 % sieviešu un 20 % vīriešu kādreiz dzīvē saslims ar migrēnu; lielākā daļa no viņiem pirmo reizi saslims ar migrēnu pirms 35 gadu vecuma. Vairāk nekā 50 % sieviešu, kurām ir migrēnas galvassāpes, ir ar menstruācijām saistīta migrēna.
Menstruālās migrēnas lēkmes parasti ilgst ilgāk nekā citas migrēnas lēkmes [Pinkerman un Holroyd, 2010], un īslaicīga ārstēšana menstruālās migrēnas gadījumā nav tik efektīva kā citu migrēnas veidu gadījumā. Tās parasti ir migrēnas lēkmes bez auras, bet 2012. gadā tika ziņots par menstruālās migrēnas ar auru gadījumu, tātad tas ir iespējams. Aura ir sava veida stāvoklis, kas ietekmē noteiktas smadzeņu daļas, parasti tās, kas kontrolē redzi, bet tā var ietekmēt arī tās smadzeņu daļas, kas kontrolē citas maņas, piemēram, taustes, kustību kontroli (ķermeņa daļu pārvietošanu) un tās smadzeņu daļas, kas kontrolē runu.
Simptomi
- Spēcīgas, pulsējošas vai sitoša rakstura galvassāpes, parasti vienpusējas (var būt arī abpusējas).
- Sāpes, kas pasliktinās pie kustībām vai fiziskas slodzes.
- Nelabums un vemšana.
- Fotofobija (jutība pret gaismu) un fonofobija (jutība pret trokšņiem).
- Parasti lēkmes ilgst ilgāk nekā parastās migrēnas — nereti vairākas dienas.
- Tipiski uzliesmojumi notiek ap menstruāciju — laika posmā no 2 dienām pirms līdz 3 dienām pēc menstruāciju sākuma.
Izcelsme un riska faktori
- Estrogēna līmeņa samazināšanās: visbiežāk saistīta ar estrogēnu kritumu pirms menstruācijām — tas tiek uzskatīts par galveno mehānismu.
- Hormonālas izmaiņas grūtniecības, dzemdību, menopauzes vai hormonālās kontracepcijas laikā.
- Stresa, miega traucējumu, uztura izmaiņu, alkohola un dehidratācijas ietekme kā papildus triggeri.
- Personīgā vai ģimenes anamnēze ar migrēnu palielina risku.
Diagnostika
- Galvenais diagnostikas rīks ir galvassāpju dienasgrāmata — pieraksti sāpju laiku, intensitāti, saistītās pazīmes un attiecību ar menstruācijām vismaz trīs ciklu garumā.
- Starptautiskās galvassāpju sabiedrības (IHS) kritēriji paredz, ka "patiesa menstruālā migrēna" parasti notiek tikai perimenstruālajā periodā (dienas −2 līdz +3) vismaz divos no trim cikliem.
- Ārstam jāizslēdz sekundāras (citas) galvassāpju cēloņi — nepieciešamības gadījumā tiek veikti papildu izmeklējumi (neiroattēlošana, asins analīzes), ja ir novirzes vai brīdinošas pazīmes.
Ārstēšana
Menstruālās migrēnas ārstēšana ietver divus galvenos pieejas veidus: akūtu lēkmju mazināšanu un profilaksi (novēršanu) ap menstruācijām.
Akūtā ārstēšana
- NSPL (piem., ibuprofēns, naproksēns) — sākotnēji lietojami, īpaši, ja nav kontrindikāciju.
- Triptāni (piem., sumatriptāns, zolmitriptāns, frovatriptāns) — efektīvi, bet menstruālās migrēnas gadījumā dažkārt nepieciešamas spēcīgākas vai atkārtotas devas; frovatriptānam ir ilgāka darbība un tas bieži tiek izmantots perimenstruālai profilaksei/ārstēšanai.
- Pretdrudža līdzekļi pret vemšanu (piem., metoklopramīds) kombinācijā ar pretsāpju līdzekļiem var uzlabot efektu.
- Ja akūtā ārstēšana nepalīdz vai ir ļoti biežas lēkmes, jāapspriež hroniska profilakses iespējas ar ārstu.
Perimenstruālā (īslaicīgā) profilakse
- Īstermiņa triptānu kurss: frovatriptāns vai naratriptāns 2–3 dienas pirms un 5–7 dienas kopš menstruāciju sākuma — lieto atbilstoši ārsta norādījumiem.
- NSPL īslaicīga lietošana ap menstruāciju var samazināt lēkmju smagumu un ilgumu.
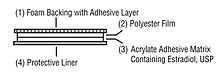
- Perimenstruāla estrogēna papildināšana (piem., transdermāls estradiols vai estrogena tabletes nelielā devā perimenstruālā periodā) var mazināt lēkžu biežumu sievietēm, kurām migrēna saistīta ar estrogēna krišanos — šo iespēju novērtē endokrinologs/neiroloģisks speciālists un tiek ņemti vērā riski.
Pastāvīgā (ilgtermiņa) profilakse
- Ja lēkmes ir biežas vai ļoti smagas, apsver profilaktisku medikamentozu terapiju (beta blokatori, antidepresanti, antikonvulsanti) — lēmums pieņemams kopā ar ārstu.
- Hormonālā regulēšana: kombinēto hormonālo kontracepciju lietošana bez pauzes vai ar samazinātu beztablešu periodu var stabilizēt estrogēna līmeni un mazināt menstruālo migrēnu.
- Ja invazīvākas vai modernākas iespējas (piemēram, pret-CGRP monoklonālās antivielas) tiek apsvērtas, tās jāizvērtē speciālistam, jo pierādījumi par to efektivitāti tieši menstruālajai migrēnai vēl tiek papildināti.
Neblīvēri un piesardzība
- Vajadzētu izsvērt blakusparādības un kontrindikācijas — īpaši, ja lieto hormonālu terapiju vai triptānus kopā ar noteiktiem medikamentiem.
- Sievietēm ar sirds-asinsvadu riska faktoriem jākonsultējas ar ārstu pirms triptānu vai estrogēna lietošanas.
Dzīvesveids un preventīvi pasākumi
- Regulārs miegs, pietiekama hidratācija, regulāras ēdienreizes un stresa vadība var samazināt lēkmju biežumu.
- Izvairīšanās no pazīstamiem triggereļiem (piem., alkohola, gari laiki bez ēšanas) palīdz.
- Pamazām uzsākta fiziskā aktivitāte un relaksācijas paņēmieni (piem., elpošanas vingrinājumi) var mazināt intensitāti.
- Dažiem sievietēm magnija papildinājumi (aptuveni 300–400 mg dienā) pirms menstruācijām palīdz samazināt migrēnas risku, bet par to jākonsultējas ar ārstu.
Kad vērsties pie ārsta vai steidzami meklēt palīdzību
- Ja galvassāpes ir neparasti spēcīgas vai strauji pasliktinās.
- Ja parādās jaunas neurologiskas pazīmes (runas traucējumi, vājums vai nejūtīgums ķermeņa pusē, redzes zudums, koordinācijas traucējumi).
- Ja akūtā profilakse vai mājas līdzekļi nav efektīvi vai ja medikamenti izraisa nopietnas blakusparādības.
- Stereotips “visu laiku lietoju medikamentus” — ja lieto daudz akūto pretsāpju medikamentus, pastāv risks no medikamentozi inducētām galvassāpēm — par to jārunā ar ārstējošo ārstu.
Prognoze
Menstruālā migrēna var būt ļoti traucējoša, bet daudziem sievietēm simptomi samazinās pēc menopauzes, kad hormonālās svārstības izzūd. Tomēr daļa sieviešu migrēnu turpina saistīt ar citiem faktoriem arī pēc menopauzes. Ar mērķtiecīgu diagnostiku, kombinētu ārstēšanu un dzīvesveida izmaiņām ir iespējams samazināt lēkmju skaitu un to smagumu.
Ja Jums ir aizdomas par menstruālu migrēnu, ieteicams sākt ar galvassāpju dienasgrāmatu un konsultēties ar ģimenes ārstu vai neirologu, lai izstrādātu individuālu ārstēšanas plānu.