Pastāv vēl viena slimība, kas nav saistīta ar cukura diabētu un ko sauc par cukura diabētu insipidus.
Diabēts ir slimība, kas rodas, ja cilvēka asinīs trūkst hormona insulīna vai ja organismam ir problēmas ar saražotā insulīna izmantošanu (insulīnrezistence). Pastāv vēl viena slimība ar līdzīgu nosaukumu - cukura diabēts, tomēr tās nav saistītas. Kad cilvēki saka "diabēts", parasti ar to saprot cukura diabētu. Cilvēkus ar cukura diabētu sauc par diabēta slimniekiem.
Glikoze nav parasts cukurs, kas pieejams veikalos un lielveikalos. Glikoze ir dabisks ogļhidrāts, ko mūsu organisms izmanto kā enerģijas avotu. Lielveikalos pārdod cukuru, ko sauc par saharozi, un tas būtiski atšķiras no glikozes. Augsta glikozes koncentrācija ir bezalkoholiskajos dzērienos un augļos.
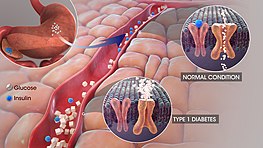
Glikozes līmeni asinīs kontrolē vairāki hormoni. Hormoni ir ķīmiskas vielas organismā, kas sūta ziņojumus no šūnām uz citām šūnām. Insulīns ir hormons, ko ražo aizkuņģa dziedzeris. Kad jūs ēdat, aizkuņģa dziedzeris ražo insulīnu, lai nosūtītu ziņojumu citām ķermeņa šūnām. Šis insulīns liek šūnām uzņemt glikozi no asinīm. Šūnas glikozi izmanto enerģijai. Papildu glikoze, kas nav vajadzīga uzreiz, tiek uzglabāta dažās šūnās kā glikogēns. Kad jūs neēdat, šūnas sadalās glabājamo glikogēnu glikozēnā, lai to izmantotu kā enerģiju.
Cukura diabēta veidi
Cukura diabēts galvenokārt iedalās trīs plašās grupās:
- 1. tipa diabēts — parasti autoimūna slimība, kurā organisms iznīcina aizkuņģa dziedzera insulīnu ražojošās beta šūnas. Tas bieži sākas bērnībā vai jaunībā, un pacientiem nepieciešama insulīna aizvietošana.
- 2. tipa diabēts — visizplatītākais diabēta veids, kas rodas no kombinācijas insulīnrezistences (ķermeņa šūnas slikti reaģē uz insulīnu) un relatīviem insulīna ražošanas traucējumiem. Bieži saistīts ar lieko svaru, mazkustību un vecumu.
- Grūtniecības diabēts (gestācijas diabēts) — attīstās grūtniecības laikā un parasti izzūd pēc dzemdībām, taču palielina risku attīstīt 2. tipa diabētu nākotnē.
Cēloņi un riska faktori
- 1. tipa diabēts: autoimūnas reakcijas, ģenētiska predispozīcija, vides faktori (piem., vīrusu infekcijas).
- 2. tipa diabēts: aptaukošanās, mazkustīgs dzīvesveids, neveselīgs uzturs, vecums, ģenētika, augsts asinsspiediens un paaugstināts holesterīna līmenis.
- Grūtniecības diabēts: hormonālas izmaiņas grūtniecības laikā, ģenētiska predispozīcija, liekais svars pirms grūtniecības.
- Dažas zāles (piem., kortikosteroīdi), hormonu traucējumi un reto formu ģenētiskas slimības (piem., MODY) arī var izraisīt diabētu.
Simptomi
Daudzi diabēta simptomi ir saistīti ar paaugstinātu glikozes līmeni asinīs. Biežākie signāli:
- palielināta slāpes (polidipsija) un bieža urinēšana (poliurija)
- neizskaidrojams svara zudums (īpaši 1. tipa)
- liels izsalkums (polifāģija)
- nogurums, spēka zudums
- redzes miglošanās
- lēni sadzīstošas brūces un biežas infekcijas
- tirpšana vai nejutīgums kājās (neuropātija)
Simptomi var attīstīties strauji (1. tipa) vai pakāpeniski (2. tipa). Dažiem cilvēkiem 2. tipa diabēts sākumā var būt bez simptomiem.
Diagnostika
Biežāk lietotie testi cukura diabēta noteikšanai:
- Fasting plasma glucose (pārbilde pēc neēšanas): parasti diabēts tiek diagnosticēts, ja rīta tukšā dūšā glikozes līmenis ≥ 7,0 mmol/L (≥126 mg/dL).
- Orālā glikozes tolerances tests (OGTT): 2 stundu glikozes vērtība ≥ 11,1 mmol/L (≥200 mg/dL) pēc 75 g glikozes norīšanas liecina par diabētu.
- HbA1c (hemoglobīna glikozilācija): parasti diabēta diagnoze, ja HbA1c ≥ 6,5% (vērtības var nedaudz atšķirties atkarībā no laboratorijas un vadlīnijām).
- Random (nejauša) glikozes pārbaude: ja glikozes līmenis ≥ 11,1 mmol/L (200 mg/dL) kopā ar diabēta simptomiem, tas var norādīt uz diabētu.
Ir arī stāvokļi kā prediabēts, kur glikozes rādītāji ir paaugstināti, bet vēl nesasniedz diabēta līmeni — tas ir brīdis, kad var novērst slimības progresiju ar dzīvesveida izmaiņām.
Ārstēšana un kontrole
Mērķis — uzturēt glikozes līmeni drošā zonā, mazināt simptomus un novērst komplikācijas. Ārstēšana parasti iekļauj:
- Dzīvesveida izmaiņas: sabalansēts uzturs, regulāras fiziskās aktivitātes, svara samazināšana (ja nepieciešams), alkohola uzņemšanas ierobežošana un smēķēšanas atmešana.
- Mediķamenti: metformīns bieži ir pirmais līdzeklis 2. tipa diabēta ārstēšanā. Atkarībā no individuālajiem rādītājiem var tikt pievienotas SGLT2 inhibitoru, GLP‑1 receptoru agonistu, DPP‑4 inhibitoru, sulfonilurīnvielu, tiazolidindionu un citas grupas zāles.
- Insulīna terapija: obligāta 1. tipa diabēta pacientiem un bieži nepieciešama 2. tipa pacientiem, ja medikamenti un dzīvesveids neizdodas kontrolēt glikozes līmeni. Insulīnu var lietot injekcijās vai ar insulīna pumpām.
- Pašmonitorings: regulāra glikozes mērīšana mājās, kā arī periodiski HbA1c noteikumi, lai novērtētu ilgtermiņa kontroli (bieži mērķis HbA1c <7% — jāpielāgo individuāli).
- Komplikāciju profilakse: asinsspiediena un holesterīna kontrole, acu pārbaudes, nieru funkcijas pārbaudes, pēdu kopšana un vakcinācijas, lai samazinātu infekciju risku.
Komplikācijas
Nekontrolēts cukura diabēts var izraisīt gan īstermiņa, gan ilgtermiņa komplikācijas:
- Akūtas komplikācijas: hipoglikēmija (pārāk zems cukura līmenis), ketoacidoze (vairāk 1. tipa diabēta gadījumos) un hiperglikēmiska stāvokļa komplikācijas.
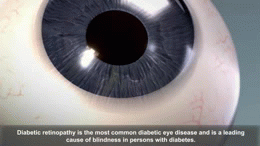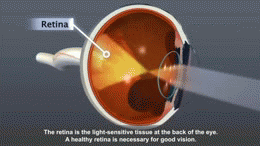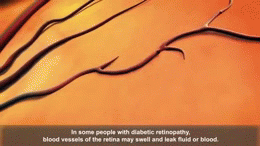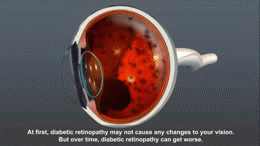
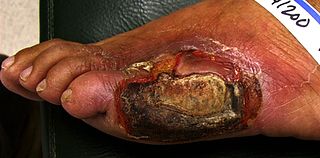
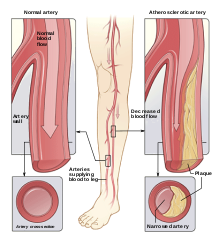
- Hroniskas komplikācijas: diabētiskā retinopātija (acu bojājumi), nefropātija (nieru bojājumi), perifēra un autonomā neuropātija, sirds‑asinsvadu slimības, insults, pēdu čūlas un infekcijas, kas var novest pie amputācijām.
Profilakse
2. tipa diabēta riska samazināšana bieži ir iespējama ar dzīvesveida izmaiņām:
- svara samazināšana un uztura uzlabošana (mazāk piesātināto tauku, vairāk dārzeņu, pilngraudu produkti),
- regulāras fiziskās aktivitātes (vismaz 150 minūtes mērenas slodzes nedēļā),
- smēķēšanas atmešana un alkohola ierobežošana,
- regulāras veselības pārbaudes un glikozes monitorings, īpaši, ja ir ģimenes vēsture vai citi riska faktori.
Īpaši padomi un piezīmes
- Ja Jums ir diabēta simptomi vai ir riska faktori, sazinieties ar ārstu — agrīna diagnostika un ārstēšana būtiski uzlabo ilgtermiņa iznākumus.
- Terapeitiskie mērķi (piem., HbA1c mērķis) jāpersonalizē, ņemot vērā vecumu, līdztekus slimībām un paša pacienta situāciju.
- Grūtniecēm ar gestācijas diabētu nepieciešama cieša novērošana gan grūtniecības laikā, gan pēc dzemdībām, jo pastāv paaugstināts risks nākotnē attīstīt 2. tipa diabētu.
Ja jums ir jautājumi par specifisku ārstēšanu vai medikamentiem, konsultējieties ar ģimenes ārstu, endokrinologu vai diabēta speciālistu.