Eutanāzija ir apzināta rīcība, kuras mērķis ir izbeigt personas dzīvību, lai atbrīvotu no neatgriezeniskas slimības vai nepanesamām sāpēm. Tā atšķiras no asistētās pašnāvības, kad persona saņem palīdzību, lai izdarītu pašnāvību pats; atšķirība galvenokārt ir tajā, kurš sniedz nāvējošo līdzekli. Tāpat eutanāzija atšķiras no slepkavības, kuras iemesls nav ciešanas, bet gan slepkavas pašu motīvi. Eutanāzija var būt:
- brīvprātīga — kad pacients skaidri pieprasa dzīves izbeigšanu;
- nebrīvprātīga (non-voluntary) — ja pacients nespēj paust savu gribu (piem., komā) un lēmumu pieņem citi;
- spontāna/involuntāra — ja dzīvība tiek atņemta pret personas vēlēšanos (to parasti sauc par nogalināšanu).
Veidi un medicīniskā prakse
Eutanāzijā ārsts vai medicīnas personāls pacientam ievada nāvējošu vielu; savukārt pašnāvības ar ārsta palīdzību gadījumā ārsts pacientam nodrošina vai izraksta nāvējošu zāļu devu, bet pacientam pašam tās jālieto. Pasaules biedrību "Tiesības nomirt" federācija (World Federation of Right to Die Societies) šo atšķirību raksturo kā to, ka ārsta asistēta pašnāvība nozīmē "padarīt pacientam pieejamus nāvējošus līdzekļus, lai tos izmantotu paša pacienta izvēlētā laikā". Ja ārsts fizioloģiski administrē nāvējošo vielu, to parasti klasificē kā eutanāziju.
Medicīniskie kritēriji un aizsardzības mehānismi
Tur, kur eutanāzija vai ar to saistīta palīdzība ir atļauta, pastāv stingri nosacījumi un aizsardzības mehānismi. Tie parasti ietver:
- skaidru un atkārtojušos pacienta pieprasījumu;
- neatkarīgus medicīniskus novērtējumus, tostarp divu ārstu atzinumus;
- diagnozi par nedziedināmi slimu vai nopietnu, progresējošu slimību vai prognozi par ierobežotu dzīves ilgumu (daudzos gadījumos mēnešos vai gados);
- pakalpojumu pieejamību paliatīvās aprūpes un alternatīvām sāpju vadības metodēm;
- gaidīšanas periodu un informētu piekrišanu (informed consent);
- psiholoģisko novērtējumu, ja ir aizdomas par lēmuma spēju vai spiedienu no trešajām personām;
- ziņošanas un revīzijas sistēmu, kuras pārbauda katru gadījumu.
Likumi un starptautiskie piemēri
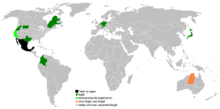
Lielākajā daļā pasaules valstu eutanāzija ir nelikumīga, taču dažās valstīs ir pieņemti likumi, kas atļauj eutanāziju vai ar to saistītu palīdzību, ar stingriem nosacījumiem. Piemēri:
- Nīderlandē un Beļģijā eutanāzija ir legāla, un abās valstīs pastāv plaši definēti kritēriji un procedūras; Beļģijā, piemēram, ir bijuši paplašinājumi, kas ļauj apsvērt šo praksi arī dažos gadījumos nepilngadīgajiem.
- Kanāda legalizēja medicīnisku palīdzību mirstošajiem (Medical Assistance in Dying, MAiD), kas ietver gan ārsta asistēto pašnāvību, gan, noteiktos apstākļos, ārstiskās darbības, kas beidz dzīvību.
- Spānija un Luksemburga ir pieņēmušas likumus, kas ļauj eutanāzijas vai asistētas nāves formu. Kolumbijas konstitucionālā prakse arī ir atvērusi ceļu noteiktiem gadījumiem.
- Jaunzēlande reizē rīkoja plašas debates un referendumu par dzīves beigu izvēles likumdošanu; šajā jautājumā valsts politikā ir bijuši intensīvi publiski un politiski strīdi.
- ASV gadījumā eutanāzija kā ārsta tieša nāvējoša administrācija parasti ir nelikumīga, taču ārsta asistēta pašnāvība (PAD) ir legalizēta vairākās štatos, tostarp Oregonā, Vašingtonā, Kalifornijā, Kolorādā, Havaju salās, Ņūdžersijā, Meinas štatos, Vērmontā, Klusā okeāna reģionā (Montānā to atzina tiesa), un citos, katrā štata līmenī ar specifiskiem noteikumiem.
Ētiskie un sociālie izaicinājumi
Debates par eutanāziju ietver vairākas ētiskas bažas:
- cilvēka dzīvības svētums — pretinieki uzskata, ka dzīvību nevar tiesiski vai morāli izbeigt mērķtiecīgi;
- vulnerablo grupu aizsardzība — pastāv risks, ka vecāki, nabadzīgi vai sociāli atstumti cilvēki varētu justies spiestiem izvēlēties nāvi;
- slīdēšanas klints arguments — bažas, ka sākotnējie ierobežojumi var tikt paplašināti un ētiskie kritēriji mīkstināti;
- profesionālā ētika un ārstu loma — daļa mediķu uzskata, ka eutanāzija pretrunā medicīnas ētikai un hipokrāta solījumam nedarīt pāri; citi uzsver pacientu autonomiju.
Aizstājējsociālās iespējas un paliatīvā aprūpe
Svarīga sarunas daļa ir paliatīvās aprūpes attīstība — sāpju mazināšana, emocionālais un garīgais atbalsts neizārstējami slimiem cilvēkiem. Daudzi eksperti uzsver, ka uzlabota piekļuve paliatīvajai aprūpei un sociālajiem pakalpojumiem var samazināt pieprasījumu pēc eutanāzijas.
Secinājums
Eutanāzija ir juridiski, medicīniski un ētiski komplekss jautājums. Tur, kur tā ir atļauta, tiek mēģināts savienot pacientu autonomiju ar stingriem aizsardzības mehānismiem, lai mazinātu risku neaizsargāto personu dzīvību apdraudēšanai. Publiskajai diskusijai par šo tēmu bieži ir jāiet roku rokā ar aprūpes pieejamības uzlabošanu, juridisko caurredzamību un pastāvīgu uzraudzību, lai nodrošinātu gan cieņu pret dzīvi, gan cieņu pret pacienta izvēlēm.