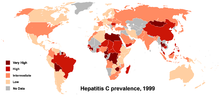
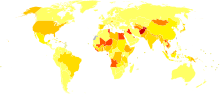
C hepatīts ir infekcija, kas galvenokārt skar aknas. Slimību izraisa C hepatīta vīruss (HCV). Daudziem cilvēkiem ar C hepatītu sākotnēji nav nekāda veida simptomu — gan akūtas, gan hroniskas infekcijas sākumā slimība var noritēt nemanāmi. Tomēr, ja infekcija kļūst hroniska, ilgstoši notiekoša iekaisuma rezultātā aknu audi var rētoties. Daudzus gadus ilga infekcija var izraisīt cirozi, un smagos gadījumos attīstās aknu mazspēja vai aknu vēzis. Cilvēkiem ar cirozi var parādīties ļoti paplašinātas asinsvadi barības vada un kuņģa vēnās; šo vēnu plīsums un smaga asiņošana var būt dzīvībai bīstama.
Simptomi
Akūts C hepatīts bieži vien ir bez simptomiem. Ja simptomi rodas, tie var ietvert:
- nogurumu, vājumu;
- dzeltenu ādas vai acu baltumu nokrāsu (dzelte);
- sāpes vai spiedienu vēdera augšdaļā;
- tumšu urīnu un gaišas izkārnījumu krāsas;
- drudzi, apetītes zudumu, sliktu dūšu un vemšanu.
Hroniskam C hepatītam var nebūt nekādu simptomu gadiem ilgi, pat ja aknas pakāpeniski bojājas. Tāpēc svarīga ir skrīninga un diagnostikas nozīme riska grupām.
Kā izplatās vīruss
C hepatīts parasti izplatās asins kontakta ceļā (kad ar C hepatītu inficētas personas asinis saskaras (pieskaras vai nonāk) citas personas asinsritē). Biežākie pārnešanas veidi:
- kopīgu adatu un šļirču lietošana lietojot intravenozi narkotikas;
- nesterila medicīniskā aprīkojuma lietošana (nepietiekami sterilizēti instrumenti, injekcijas u.c.);
- iepriekš veiktas asins pārliešanas vai orgānu transplantācijas, ja donoru pārbaužu sistēma nav bijusi droša (veicot asins pārliešanu);
- adatainas procedūras (tetovēšana, pīrsings) ar nepietiekami sterilizētiem instrumentiem;
- retāk — dzimumkontakti ar ievainojumiem vai asins saskari, īpaši, ja ir vairāki partneri vai ja pastāv HIV līdzinfekcija;
- no mātes uz bērnu dzemdību laikā (vertikāla pārnese) — risks ir neliels, bet pastāv.
HCV parasti neizplatās ar ikdienišķu kontaktu (skūpstīšanos, apskāvieniem, dalīšanos ar ēdienu vai tualetes piederumiem), izņemot gadījumus, kad tieši nonāk inficētas personas asinis otra cilvēka asinsritē.
Diagnoze un skrīnings
Ja ir aizdomas par inficēšanos, galvenie izmeklējumi ir:
- anti-HCV antivielu tests (skrīninga tests): parāda, vai kādreiz bijusi kontaktēšanās ar vīrusu;
- HCV RNA (PCR) tests: nosaka vīrusa klātbūtni un apstiprina aktīvu infekciju;
- ja nepieciešams — HCV ģenotipēšana (agrāk ļoti svarīga ārstēšanas izvēlei, mūsdienu panģenētiskajiem medikamentiem nepieciešamība mazāka);
- aknu bojājuma novērtēšana: asins analīzes (ALT, AST), neinvazīvas fibrozes metodes (elastogrāfija, APRI, FIB-4) vai, retos gadījumos, aknu biopsija.
Ārstēšana
Ārstēšanas iespējas ir ievērojami uzlabojušās pēdējo gadu laikā. Tradicionālā terapija ar peginterferonu un ribavirīnu agrāk tika lietota un izārstēja aptuveni 50–80 % pacientu atkarībā no vīrusa ģenotipa un citiem faktoriem. Tomēr šie medikamenti saistījās ar smagām blaknēm un ilgu ārstēšanās laiku.
Šobrīd galvenā ārstēšana ir tiešās iedarbības pretvīrusu zāles (direct-acting antivirals, DAA) — piemēram, kombinācijas, kurās ietilpst medikamenti kā sofosbuvira, ledipasvira, velpatasvira, glekaprevira/pibrentasvira u.c. DAAs:
- parasti lieto 8–12 nedēļas (retāk 12–24 nedēļas atkarībā no situācijas);
- izārstēšanas (sustained virologic response — SVR) rādītāji pārsniedz 95 % daudzos gadījumos;
- labāk panesamas un ar mazāk blakusparādību nekā interferona terapija;
- ir pieejamas panģenētiskas shēmas, kas darbojas pret visiem HCV ģenotipiem.
Gadījumos ar progresējušu cirozi, aknu vēzi vai aknu mazspēju var būt nepieciešama aknu transplantācija. Pēc transplantācijas HCV var atjaunoties, taču mūsdienu DAA terapija ļauj efektīvi ārstēt arī šādus gadījumus.
Komplikācijas
- aknu ciroze un tās sekas (ascīts, asiņošana no paplašinātām vēnām);
- aknu šūnu vēzis (hepatocelulārais karcinoms);
- aknu mazspēja;
- ārpusaknu saslimšanas — hroniskais HCV reizēm saistīts ar mixed krioaglutinēmiju, nieru bojājumiem (membrānoproliferatīva glomerulonefrīta), ādas problēmām (porphyria cutanea tarda), cukura vielmaiņas traucējumiem un noteiktām limfomu formām.
Profilakse
Nav pieejama vakcīnas, kas varētu novērst cilvēku saslimšanu ar C hepatītu. Tomēr infekcijas izplatību var efektīvi samazināt, ievērojot šādus pasākumus:
- nedalīt adatas, šļirces vai citas intravenozu narkotiku lietošanai paredzētas ierīces;
- nodrošināt sterilitāti medicīnas iestādēs — pareiza instrumentu sterilizācija un vienreizlietojamie materiāli;
- izmantot drošas procedūras tetovēšanai un pīrsingam, izvēloties licencētus punktus ar labu higiēnu;
- donoru asinis un orgāni tiek pārbaudīti — pārliecināties, ka transfūziju sistēma ir droša;
- veselības darbiniekiem — drošas prakses ievērošana, pareiza darba ar asinīm un bioloģiskiem materiāliem;
- ja pastāv risks, apspriest ar ārstu par regulāru testēšanu; ja esat inficēts un ārstēts — izvairīties no situācijām, kas var izraisīt atkārtotu inficēšanos (rezusceptibilitāte pastāv arī pēc izārstēšanas).
Izplatība un sabiedrības nozīme
Iegūstami dažādi novērtējumi par pasaules inficēto skaitu. Saskaņā ar starptautiskiem vērtējumiem, hroniska C hepatīta slimnieku skaits pasaulē ir desmitiem miljonu — WHO un citi avoti pēdējos gados lēš, ka desmitiem miljonu cilvēku dzīvo ar hronisku infekciju un vēl ir simti tūkstoši jaunu inficēšanās gadījumu katru gadu. Precīzs skaits mainās atkarībā no datiem un reģiona.
Ko darīt, ja domājat, ka varētu būt inficēts
Ja ir riska faktori (piem., intravenozu narkotiku lietošana, agrākas transfūzijas, darbs ar asinīm, tetovējumi/pīrsings neuzticamā vietā, bērnībā saņemtas transfūzijas valstīs ar nepilnīgu skrīningu), sazinieties ar ārstu un veiciet anti-HCV un HCV RNA testus. Ja tests ir pozitīvs, ārsts izvērtēs aknu bojājumu pakāpi un nepieciešamību pēc ārstēšanas. Mūsdienu terapija ļauj lielākajai daļai pacientu pilnībā izārstēties.
Ja nepieciešama papildu informācija vai individuāla konsultācija, vērsties pie ģimenes ārsta vai infektologa. Savlaicīga diagnostika un piekļuve mūsdienīgai ārstēšanai būtiski samazina komplikāciju risku.
_-_en.svg.png)