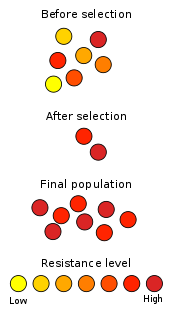
Antibiotikas iznīcina noteikta veida baktērijas. Laika gaitā šīs baktērijas mainās, attīstot rezistenci pret antibiotikām. Tā ir viena no nopietnākajām problēmām, ar ko saskaras mūsdienu ķirurģija un medicīna, un to sauc par rezistenci pret antibiotikām. Tas ir arī viens no labākajiem evolūcijas darbības piemēriem.
Antibiotiku rezistence izplatās ļoti ātri, daudz ātrāk, nekā mikrobiologi gaidīja. "Kamēr tiek piedāvāti jauni medikamenti, rezistence nav problēma. Taču kopš pagājušā gadsimta astoņdesmitajiem gadiem nav atklāta neviena jauna antibiotiku klase."
Tā tas bija vēl nesen. Daži zinātnieki ir izstrādājuši jaunas antibiotikas, lai cīnītos ar rezistentām baktērijām. Tomēr no atklāšanas līdz iespējamai pieejamībai vispārējai lietošanai paiet aptuveni astoņi gadi. Šis process ir arī ārkārtīgi dārgs.
Kas ir antibiotiku rezistence?
Antibiotiku rezistence nozīmē, ka baktērija spēj izdzīvot un vairoties pat tad, ja to apstrādā ar antibiotiku, kas agrāk to nogalināja vai apturēja tās augšanu. Rezistence var būt daļēja (samazina antibiotikas efektivitāti) vai pilnīga (antibiotika vairs neefektē).
Kā baktērijas kļūst rezistentas?
Baktērijas var iegūt rezistenci dažādos veidos:
- Mutāciju ceļā — nejaušas DNS izmaiņas var padarīt mērķproteīnus neaizskaramus antibiotikai.
- Horizontālā gēnu pārnese — rezistences gēni var pārvietoties starp baktērijām, izmantojot:
- konjugāciju (gēnu pārnese caur plazmīdiem),
- transformāciju (brīvas DNS uzņemšana no apkārtējās vides),
- transdukciju (baktēriju vīrusu jeb fāgu starpniecību).
- Fizioloģiskas izmaiņas — baktērija var ražot enzīmus, kas sadala antibiotiku (piem., beta-laktamāzes), mainīt mērķa vietas, aktivizēt izsviedes pumpjus vai samazināt antibiotikas iekļūšanu šūnā.
Galvenie rezistences veicinātāji
- Antibiotiku pārmērīga un nepareiza lietošana cilvēkiem (piem., izrakstīšana pievēršu gadījumos vai pacienta spiediena dēļ).
- Neatbilstoša lietošana — pārtraukt kursu agrāk nekā noteikts vai lietot nepareizu devu.
- Intensīva antibiotiku lietošana lopkopībā un lauksaimniecībā (profilaksei vai izaugsmes veicināšanai).
- Nepietiekama infekciju kontrole veselības aprūpes iestādēs (slikta higiēna, nepietiekama sterilizācija).
- Globāla ceļošana un tirdzniecība, kas ļauj rezistentām baktērijām ātri izplatīties.
- Trūkums ar jaunu antibiotiku izstrādi, daļēji ekonomisku un regulatīvu iemeslu dēļ.
Sekas medicīnai un sabiedrībai
Antibiotiku rezistence rada vairākas nopietnas problēmas:
- Palielināta slimnīcu guldījumu ilgums, ārstēšanas izmaksas un mirstība.
- Parādās infekcijas, kuras ir grūti ārstējamas ar ierastajām zālēm (piemēram, MRSA, ESBL-producējošas Enterobacteriaceae, karbapenemrezistentas baktērijas, daudzrezistentā tuberkuloze).
- Grūtības veikt invazīvas procedūras un ķirurģiskas operācijas, kuras paļaujas uz drošām antibiotikām infekciju profilaksei.
Ārstēšanas un jaunu medikamentu izaicinājumi
- Jaunu antibiotiku izstrāde ir laikietilpīga, dārga un ar nenoteiktu peļņu — farmācijas kompānijām bieži vien nav ekonomiska stimula ieguldīt.
- Pat ja jaunais medikaments tiek atklāts, no klīniskajiem pētījumiem līdz reālai pieejamībai paiet gadi, kā minēts sākotnējā tekstā.
- Rezistence var attīstīties arī pret jaunām zālēm, ja tās tiek lietotas neapdomīgi.
- Dažreiz tiek izmantotas „pēdējās iespējas” antibiotikas (piem., kolists), kas var būt toksiskas un kuru efektivitāte var pazust, ja tās tiek plaši lietotas.
Kādas ir risinājumu iespējas?
Risinājums prasa koordinētas darbības gan medicīnā, gan sabiedrībā, gan politikā:
- Antimikrobiālā pārvaldība (antimicrobial stewardship) — atbildīga antibiotiku izrakstīšana un lietošana veselības aprūpē.
- Ātra diagnostika, lai precīzi noteiktu baktērijas un to jutību, samazinot lieku platu spektra antibiotiku lietošanu.
- Infekciju profilakse un kontrole — roku higiēna, vakcinācija, pareiza sterilizācija slimnīcās.
- Alternatīvas terapijas — bakteriofāgas terapija, antivīrusu un antivirilences pieejas, kombinētā terapija un zāļu atkārtota izmantošana pēc jaunu atklājumu novērtēšanas.
- Regulācijas un ekonomiskie mehānismi — „push” un „pull” stimuli jaunu antibiotiku izstrādei, intelektuālā īpašuma atbalsts, publiski–privāti partnerības projekti.
- Izglītība un sabiedrības informēšana — par pareizu antibiotiku lietošanu, par to, ka antibiotikas nepalīdz pret vīrusiem (piem., saaukstēšanās).
- Starptautiska sadarbība un uzraudzība — datu apmaiņa par rezistences modeļiem un efektīvām stratēģijām.
Ko var darīt ikdienā?
- Lietot antibiotikas tikai ārsta norādē un pabeigt izrakstīto kursu.
- Nepieprasīt antibiotikas gripas vai saaukstēšanās gadījumā, ja tās nav norādītas.
- Vakcinēties, veicinot infekciju novēršanu un samazinot antibiotiku nepieciešamību.
- Praktizēt labu higiēnu — regulāri mazgāt rokas, sekot pārtikas drošības prasībām.
- Atbalstīt politikas, kas ierobežo nevajadzīgu antibiotiku lietošanu lauksaimniecībā un veicina jaunu medikamentu izstrādi.
Antibiotiku rezistence ir globāla problēma, kas prasa ilgtermiņa risinājumus un iesaisti no visiem — veselības aprūpes profesionāļiem, pacientiem, lauksaimniekiem, farmācijas nozari un valstu pārvaldēm. Savlaicīga un pareiza rīcība var palēnināt rezistences izplatību un saglabāt antibiotiku efektivitāti nākotnei.